Любые новообразования в полости рта являются показателем уже развивающегося заболевания. Шишки на деснах не исключение. Они могут доставлять значительный дискомфорт и препятствовать нормальной жизни. Поэтому очень важно знать, почему образовалась на десне над зубом шишка и что с ней делать.
Причин развития подобных образований может быть много. основная – это неправильный и недостаточный уход за ротовой полостью. Мягкий зубной налет и остатки пищи скапливаются на поверхности зубов и десен. В результате создается благоприятная среда для размножения патогенных микроорганизмов, которые приводят к воспалительным явлениям.
Шишка на десне возле зуба может иметь разную природу:
| Причина | Ее описание |
| Инфекционная природа | В этом случае новообразование провоцируют бактериальные агенты. Они опасны тем, что могу самостоятельно проникать в кровоток и выделять туда токсичные продукты своей жизнедеятельности.
Что приводит к их развитию:
|
| Неинфекционная природа | При травматическом воздействии на ткани также может приводить к развитию шишек. Чаще всего это возникает при постановке съемных протезов. Слизистая оболочка еще не привыкла к новой нагрузке, поэтому на деснах появляются небольшие ранки.
Кроме травм есть ряд состояний, которые никак не связаны с бактериями:
|
Проявления различных патологий
В ряде ситуаций шишка на десне над зубом не болит:
- свищ;
- эпулис;
- экзостоз;
- периодонтит;
- гематома после удаления корней зубов.
Свищи
Такая шишка на десне около зуба появляется при развитии гнойного воспаления. В ее центре находится отверстие. Именно через него выходит весь образовавшийся гной. Обычно этот процесс не сопровождается болевыми ощущениями, но в случае закрытия просвета может появиться резкая боль.
Основные причины его появления:
- периодонтит;
- периостит.
Гной, находившийся в костной ткани, прорывает ее и проникает в ткани десны. Они начинают разрастаться и образуют выпячивание. Там продолжают развиваться микроорганизмы, что приводит к увеличению гнойных масс. В итоге, образование открывается и опорожняется.
На фото ниже можно увидеть внешний вид свища.
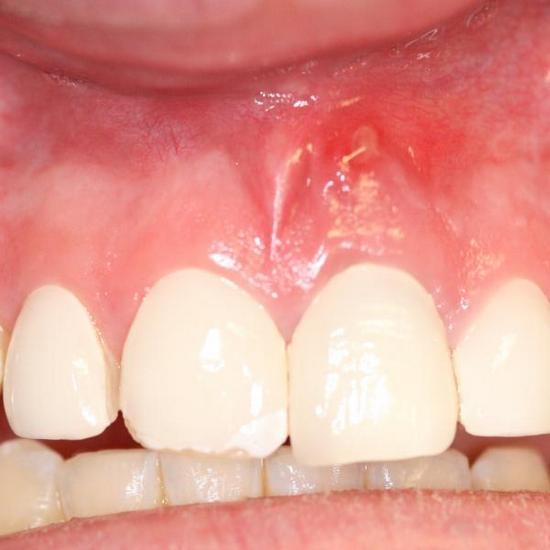
Важно! При отсутствии своевременных терапевтических вмешательств свищ приобретает хроническое течение.
Экзостозы
Этот вид новообразований относится к аномалиям челюстей. На них появляются костные наросты. В норме такая шишка на десне под зубов не болит. Иногда со временем она способна увеличивать свои размеры, что приводит к ощущению дискомфорта. Самое большое неудобство возникает при использовании съемных протезов. Они постоянно давят на нарост и травмируют его.
Экзостозы появляются при:
- травматических повреждениях челюстей;
- наследственной предрасположенности;
- врожденных аномалиях;
- после травматического удаления зуба.
Нужно знать! Выявляют экзостозы при внешнем осмотре. Дополнительным подтверждением может служить рентгеновский снимок.
Эпулис
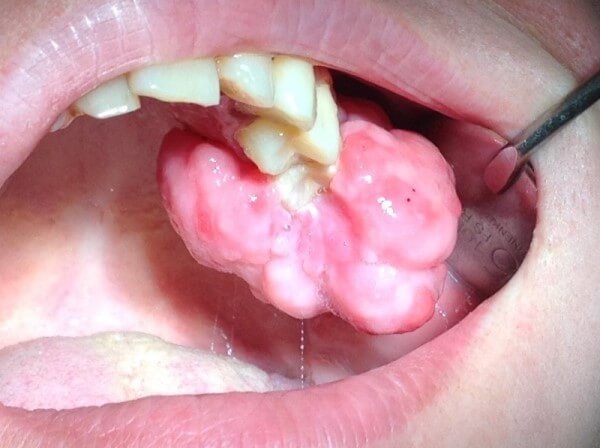
Эпулисы относятся к разрастаниям тканей десны. Они имеют красный или розовый оттенок. Чаще всего их обнаруживают на нижней челюсти.
Когда возможно его появление:
- механическое воздействие нависающим краем пломбы;
- воздействие зубного камня;
- аномалии прикуса;
- некачественные протезы зубов.
По симптоматике эпулис очень схож с гингивитом. Поэтому во время приема врач проводит дифференциальную диагностику и пробует исключить воспалительные явления десен.
Также проводится рентгенография, так как в месте очага присутствуют изменения в костной ткани. Информативно будет гистологическое исследование эпулиса.
Периодонтит
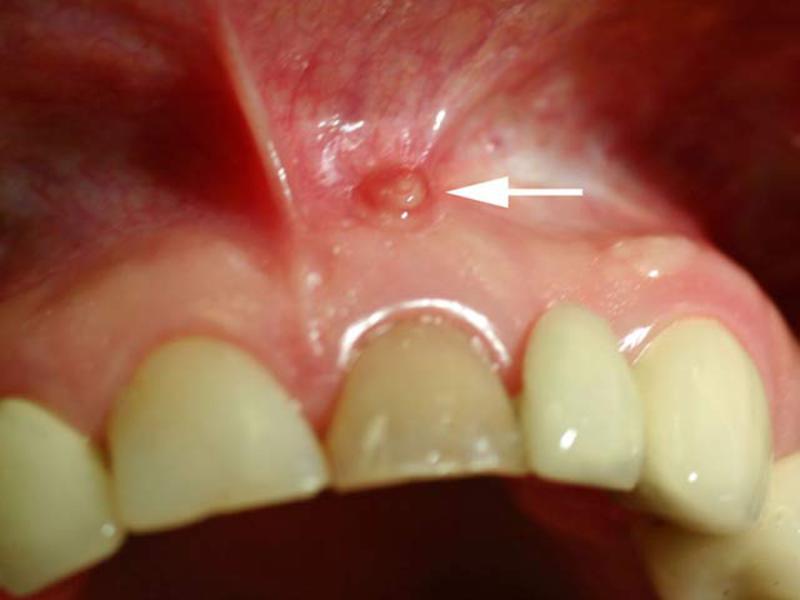
Периодонтит выглядит как плотное образование над десной.
Причиной будут выступать:
- некачественное лечение каналов корня;
- распространение воспаления из пульпы зуба в периапикальные ткани.
На верхушке корня образуется киста, в которой происходит накопление гноя. Она постепенно растет и разрушает окружающие ткани, постепенно выходя на поверхность.
Нужно знать! Сама шишка не болит. Неприятные ощущения доставляет зуб. Появляется дискомфорт при накусывании.
Гематомы
Гематомы образуются после травматического удаления зубов. На десне появляется припухлость красного или темно-красного цвета, имеющая водянистую консистенцию.
Важно! Это новообразование не представляет большой опасности. Но к врачу обратиться стоит, чтобы исключить инфицирование гематомы.
Патологии, когда шишка будет болеть:
- периостит;
- гингивит;
- пародонтит.
Периостит
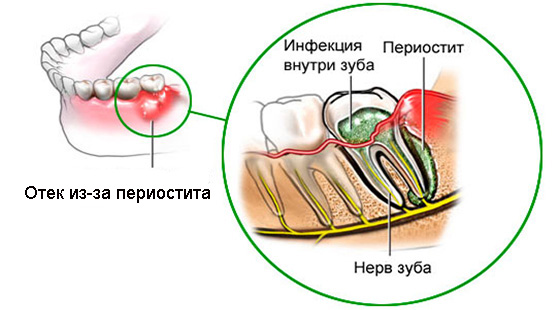
Если болит зуб и на десне шишка, то необходимо рассмотреть более серьезные заболевания. Наиболее часто встречается периостит.
Важно! Из-за активно работающего иммунитета и несовершенства всех тканей ярче всего периостит проявляется у детей.
В этом случае воспалительные изменения распространяются на костную ткань. У больного нарушается общее состояние, повышается температура тела. В области новообразования ткани отечны и болят при дотрагивании. Регионарные лимфоузлы увеличены в размере.
Гингивит
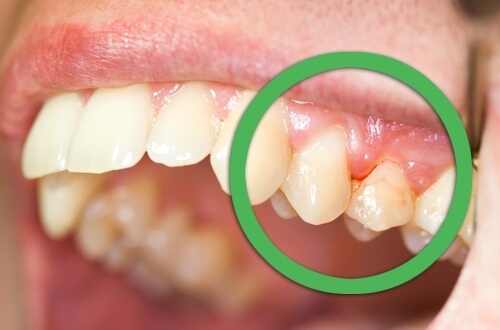
Гингивит – это воспалительное заболевание десен. При его обострении они отекают. Внешне воспаление выглядит как шарики небольшого диаметра, имеющие темно-красный цвет. Сами образования болезненны. Пациент не может нормально принимать пищу и чистить зубы.
Важно! При отсутствии своевременно лечения гингивит переходит в пародонтит.
Пародонтит
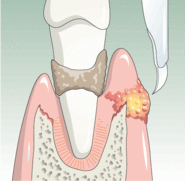
Это заболевание тканей пародонта проявляется образованием патологических карманов и подвижностью зубов. В стадии обострения пародонтита появляются белые шарики. Они представляют собой скопление гноя, являющегося результатом деятельности микроорганизмов пародонтальных карманов.
У больного может страдать общее состояние и появляться субфебрильная температура. Само новообразование болезненно. Прием пищи будет затруднен, как и индивидуальная гигиена ротовой полости.
Важно! Обострению способствует переохлаждение, простудные заболевания, нарушение рекомендаций врача во время лечения пародонтита.
Как лечиться?
Лечение будет зависеть от характера новообразования, его причины и клинических особенностей:
- Свищи. Его устранение заключается в мероприятиях, направленных на основную причину заболевания. Своими руками можно сделать содо-солевой раствор, который временно облегчит состояние. Им полоскают до полного исчезновения свища.
- Экзостозы. Чаще всего нет необходимости их лечить. Только при протезировании съемными протезами может потребоваться хирургическая коррекция новообразования.
- Эпулис . Эпулис устраняют полностью, включая подлежащую костную ткань. Также оказывается влияние на основную причину заболевания. Снимаются зубные камни, корректируется прикус, и заменяются протезы. Если были задеты зубы, то хирург удаляет и их.
- Периодонтит . При периодонтите врач проводит лечение каналов корня зуба. Методика будет несколько отличаться. В сам канал вводятся антибактериальные препараты, растворы для промывания просвета также будут другими. В особо тяжелых случаях назначается системная антибиотикотерапия. Постоянное пломбирование проводится только после полного стихания воспаления.
- Гематома. Обычно гематома рассасывается сама спустя некоторое время. Важно! В профилактических целях назначаются антибиотики, так как гематома является благоприятным местом для развития микроорганизмов.
- Периостит . При периостите врач вскрывает образование и создает отток для гноя. Саму операцию можно увидеть на видео в этой статье. Затем полость промывают антисептиками, а рану дренируют. Зуб, который послужил причиной, удаляется.
- Гингивит . Лечение гингивита начинается с проведения профессиональной гигиены полости рта. Врач снимает все зубные отложения. Домой назначаются полоскания и лечебные мази. Инструкция по их применению дается стоматологом.
- Пародонтит . При пародонтите лечение заключается в очищении всех патологически карманов врачом-пародонтологом. Все измененные ткани выскабливаются, а дефекты промываются антисептиками. Но такая терапия возможно только после стихания воспаления. Если образовались абсцессы, то их вскрывают, а пациенту назначают антибиотики. Нужно знать! Сильно подвижные зубы удаляются.
Никакие из образований на деснах нельзя пропускать. При появлении новообразований нужно сразу идти к врачу, чтобы исключить более серьезные заболевания. Цена невнимательности может быть очень высока.
Злокачественные опухоли нижней челюсти
Что такое Злокачественные опухоли нижней челюсти -
Злокачественные опухоли нижней челюсти встречаются примерно в три раза реже, чем верхней (Кабаков Б.Д. с соавт., 1978, Пачес А.И., 1983). У мужчин злокачественные опухоли этой локализации отмечаются чаще, чем у женщин. Болеют обычно люди в возрасте 40-60 лет.
Гистологическая структура . Среди злокачественных опухолей нижней челюсти встречаются эпителиальные (раки) и соединительно-тканные (саркомы). Рак выявляется чаще у больных старше 40 лет, саркома - у лиц, моложе 40 лет. Однако возможны исключения.
Патогенез (что происходит?) во время Злокачественных опухолей нижней челюсти:
Раковые поражения нижней челюсти подразделяются на первичные и вторичные. Первичный рак возникает в толще альвеолярного отростка. Считают, что основой развития первичного рака нижней челюсти являются остатки гертвиговской эпителиальной мембраны в виде эпителиальных отростков Маляссе. Будучи разбросаны в толще периодонта зубов, клетки этих островков сохраняют высокие пластические свойства на протяжении всей жизни человека. Первичный рак нижней челюсти может развиться также из эпителиальных элементов стенки гранулемы или кисты.
При вторичном раке первичный опухолевый очаг более, чем в половине случаев располагается на слизистой оболочке полости рта. А.И. Пачес считает неверным выделение вторичных раковых опухолей нижней челюсти в отдельную группу, т.к. в действительности речь в этом случае идет о раке слизистой оболочки альвеолярного края, дна полости рта и других областей полости рта, прорастающем в нижнюю челюсть.
Саркомы нижней челюсти могут развиваться из надкостницы, кортикального слоя, элементов губчатого вещества костного мозга, одонтогенных структур (амелобластическая фибросаркома и амелобластическая одонтосаркома), сосудистых элементов (гемангиоэндотелиомы), нейрогенных клеток (нейрогенные саркомы, злокачественные невриномы), элементов неясного гистогенеза (саркома Юинга). Если саркома прорастает в нижнюю челюсть из окружающих тканей (мышц, элементов ВНЧС и т.д.), то говорят о вторичной саркоме, например, рабдомиосаркоме, синовиальной фибросаркоме.
Вторичные (метастатические) злокачественные опухоли нижней челюсти наблюдаются редко и, в основном, у женщин. Они возможны при железистом раке желудка, молочной железы, раке предстательной, щитовидной желез, надпочечников, прямой кишки. Наконец, регионарный подчелюстной метастаз может прорасти в нижнюю челюсть.
Определение распространенности злокачественных опухолей нижней челюсти (первичных) по стадиям, как это принято для других органов, пока не принято. По системе TNM проектов классификации Международного комитета не имеется. По предложению А.И. Пачеса, для установления стадии процесса необходимо учитывать анатомические части нижней челюсти:
- передний сегмент - на уровне клыков;
- горизонтальные сегменты - до угла нижней челюсти;
- задние сегменты - ветви нижней челюсти.
- Т1 - опухоль поражает одну анатомическую часть;
- Т2 - опухоль поражает не более двух анатомических частей;
- ТЗ - опухоль поражает более двух анатомических частей;
- Т4 - опухоль поражает большую часть нижней челюсти и распространяется на другие органы.
Метастазирование при злокачественных опухолях нижней челюсти наблюдается редко. Обычно встречается лимфогенный путь распространения опухоли. Чаще регионарные метастазы возникают в подчелюстной области, рано срастаются с нижней челюстью, а затем инфильтрируют кожу. В запущенных случаях появляются отдаленные метастазы в печень, позвоночник и другие органы. При саркоме нижней челюсти отдаленные метастазы встречаются редко, а регионарные практически не возникают.
Симптомы Злокачественных опухолей нижней челюсти:
Клиника злокачественных опухолей нижней челюсти очень разнообразна. Легкая обозримость любого участка полости рта, хорошая доступность для визуального и пальпаторного исследований нижней челюсти должны, казалось бы, облегчить клиницисту возможность определить злокачественную опухоль на ранней стадии ее развития. Тем не менее, ранняя диагностика этой локализации весьма затруднительна. Причины этого в бессимптомности течения, сходстве клинических признаков с другими заболеваниями неопухолевого характера (гингивит, стоматит, пародонтит, остеомиелит и др.). Такой период до появления признаков, характерных для злокачественной опухоли, может продолжаться весьма долго. Эти особенности клинического течения и являются причиной позднего обращения больных за медицинской помощью, а также врачебных ошибок.
Клиника первичных "Внутриальвеолярных" злокачественных опухолей
Рано проявляющаяся тенденция роста опухоли в направлении полости рта, воздействие слюны, травмы при жевательных и мимических движениях служат причиной присоединения к клиническим проявлениям опухоли вторичного воспаления, что приводит к раннему распаду тканей. Клинические проявления первичного рака особенно ярки при возникновении опухоли в тех участках, где имеются зубы. На ранней стадии появляются безболезненное уплотнение и утолщение десны. Вскоре возникают болевые ощущения. Зубы соответственно утолщенному участку десны как бы вырастают и расшатываются. В таких случаях больных нередко лечат по поводу гипертрофического гингивита или пародонтита. Лишь скорость нарастания признаков новообразования заставляет врача изменить тактику лечения. Образующиеся язвы и боли в области интактных зубов нередко служат поводом для настойчивых просьб больных удалить эти зубы, что, разумеется, не приносит облегчения. Боли не стихают, заживления лунок не происходит. Это должно насторожить врача и заставить его предпринять необходимые меры для выяснения истинной природы заболевания.
При некоторых разновидностях первичного рака нижней челюсти опухоль может появиться в виде рыхлых грибовидных разрастаний по краю десны. Очень рано зубы могут начать расшатываться и выпадать. Резко выражен болевой синдром. Опухоль быстро распространяется на соседние участки альвеолярного отростка и тело нижней челюсти. На ранних этапах роста новообразования его легко принять за эпулид. Но для эпулида не характерны боли, быстрый рост, резкое расшатывание зубов, изъязвление.
Регионарные лимфоузлы в этой стадии развития опухоли практически всегда увеличены. Однако к общеизвестным признакам метастатического поражения их (плотность, безболезненность или слабая болезненность, тенденция к спаиванию с окружающими тканями и между собой) при распаде, изъязвлении опухоли присоединяются признаки воспалительного характера (банального лимфаденита). Это надо всегда иметь в виду при обследовании больного, чтобы не пропустить метастазы.
Первичные "центральные" опухоли нижней челюсти
Эти злокачественные опухоли в отличие от первичных "внутриальвеолярных" исходят из центральных отделов нижней челюсти и вполне обоснованно рассматриваются отдельно от опухолей первой группы. Вследствие глубокого расположения в центральных отделах нижней челюсти клиницист лишен возможности визуального наблюдения и пальпаторно-го исследования опухоли, особенно, если речь идет о ранних этапах. Кроме того, клинические признаки "центральных" опухолей нижней челюсти гораздо беднее, чем при "внутри-альвеолярных", они труднее отличимы от симптомов заболеваний неопухолевой природы.
Такие больные обращаются за медицинской помощью еще позже, чем пациенты с "внутри-альвеолярным" раком. Клиническое распознавание "центральных" злокачественных опухолей нижней челюсти базируется на констатации уже возникших изменений ее конфигурации, анализе неврологических данных и обнаружении характерных рентгенологических признаков.
Особенностью проявлений центральных первичных злокачественных опухолей нижней челюсти является то, что наиболее ранним внешним признаком служит деформация того или иного участка челюсти. Наиболее ярко она проявляется при поражении подбородочного отдела, что больные замечают довольно рано. Несколько менее заметна и потому позже обращает на себя внимание деформация боковых отделов челюсти, ее углов и ветвей. При обнаружении деформации врач должен выяснить, является ли она результатом процесса, развивающегося в толще челюсти, либо это реакция надкостницы в виде игольчатых выступов, козырьков, шипов. Следует иметь в виду, что пальпатор-ное исследование пораженного участка челюсти обычно безболезненно. При выраженной периостальной реакции оно более болезненно.
При опухолевой деформации нормальная форма челюсти изменяется быстро, при периостальной реакции - значительно медленнее. В связи с тем, что при центральных локализациях злокачественных опухолей повреждается идущий в нижнечелюстном канале сосудисто-нерный пучок, сравнительно рано возникают неврологические симптомы, которые иногда бывают единственными признаками опухолевого роста. На ранних стадиях нижнечелюстной нерв подвергается только механическому раздражению, и больные испытывают резкие самопроизвольные боли по ходу его с иррадацией в висок, ухо. Важно при обследовании таких пациентов исключить пульпит, периодонтит, неврит, невралгию III в.п. frigeminus.
На более поздних стадиях по мере инфильтрации сосудисто-нервного пучка опухолевыми элементами, либо полного сдавления его опухолью, что имеет место при быстром ее росте, возникает сначала понижение кожной чувствительности, а затем и полная анестезия в зоне, иннервируемой подбородочным нервом. Инфильтрация кости опухолевыми элементами и остеолизис приводят к прорыву опухоли в окружающие мягкие ткани. Деформация лица быстро увеличивается. В этой стадии на почве распада тканей образуются обширные язвы. При локализации опухоли в области угла и ветви нижней челюсти инфильтрация жевательной и крыловидных мышц приводит к их контрактуре и затруднению открывания рта.
При злокачественных опухолях нижней челюсти, исходящие из глубоко расположенного очага, губчатое вещество челюсти разрушается весьма быстро. Несколько дольше сохраняется целостность компактного слоя в области нижнего края челюсти. При первичных центральных злокачественных опухолях доволым часты патологические переломы нижней челюсти. В некоторых случаях больные впервые обращаются к врачу только после па тологического перелома нижней челюсти.
Общее состояние больных с центральными опухолями нш ней челюсти долго остается удовлетворительным. Здесь имеет значение более длительное сохранение жевательной функции, целостности опухоли без изъязвления ее поверхности. Резкие изменения общего состояния к худшему наступают при прорыве опухоли в полость рта.
Саркомы нижней челюсти
Как по клиническому течению, так и по рентгенологическим признакам имеют много сходного с эпителиальными злокачественными опухолями. Меньшая склонность к изъязвлению, чем при раке, и более быстрый рост саркомы являются причинами того, что опухоль нередко достигает очень больших размеров.
Некоторым видам сарком нижней челюсти свойственны специфические особенности. Так, особо яркие клинические признаки злокачественности имеют остеогенная и круглоклеточная саркомы. Для них характерны исключительно быстрый рост, разрушение костных барьеров и инфильтрация мягких тканей, раннее метастазирование в легкие и нарастающая кахексия. Гибель больных обычно наступает в короткие сроки от начала заболевания. Весьма близка по клиническим признакам к описанным и центральная фибросаркома. Периостальная фибросаркома характеризуется более благоприятным течением.
Сравнительно долго сохраняют удовлетворительное самочувствие больные с хондросаркомой нижней челюсти, но она склонна к раннему метастазированию.
Диагностика Злокачественных опухолей нижней челюсти:
Диагностика злокачественных опухолей нижней челюсти , особенно первичных, как отмечалось выше, сложна. При обследовании больных применяются общепринятые методы: опрос, осмотр, пальпация. Среди специальных методов диагностики особая роль и значение принадлежат рентгенографии нижней челюсти, которая выполняется не менее, чем в двух проекциях: прямой и боковой.
При внутриальвеолярных первичных опухолях очень информативными могут оказаться внутриротовые рентгенограммы альвеолярных отростков, т.к. источник опухолевого роста связан с периодонтом. На ранних этапах развития опухоли отмечаются расширение периодонтальных щелей, деструкция межзубных перегородок. Однако эти процессы идут очень быстро, поэтому чаще на рентгенограммах видно лишь полное разрушение ряда межзубных перегородок. Сохранившиеся зубы не имеют видимых контактов с костью и как бы висят в пространстве. В отличие от пародонтита, при котором альвеолярный край сохраняется и просматривается достаточно четко, при раке наблюдается характерная размытость, неровность края кости и далеко распространяющаяся зона декальцинации, переходящая на тело челюсти.
При рентгенологическом исследовании центральных первичных опухолей нижней челюсти в раннем периоде обнаруживаются очаг деструкции кости, разрушение петель губчатого вещества, их разрыв. Края участка деструкции кости не ограничиваются зоной уплотнения, наоборот, характерны нерезкость, размытость перехода рисунка нормальной кости в зону структурных изменений. Позднее, на довольно большом участке кости появляется несколько очагов деструкции в виде отдельных пятен, которые, сливаясь, образуют обширное поле с бухтообразными краями, либо переплетающиеся полосы, придающие кости мраморный вид. Аналогичные изменения в нижней челюсти могут быть при метастазах в нее гипернефромы, рака молочной или щитовидной желез.
Рентгенологические признаки сарком нижней челюсти трудно отличить от рака. Лишь остеогенные саркомы, рост которых связан с образованием шипов, выступов, козырьков на поверхности кости, рентгенологически определяются проще и с достаточной уверенностью.
Гистологическое исследование является совершенно необходимым этапом обследования больного, даже если клинически нет сомнений в наличии злокачественной опухоли. Добывание материала для гистологического исследования при центральных опухолях в отличие от внутриальвеолярных и вторичных связано с техническими трудностями. В более ранних периодах болезни следует выполнить трепанацию кости. В ряде случаев для этого более удобен внеротовой подход. Получение материала методом пункции в ранних стадиях менее удобно, чем при новообразован ниях верхней челюсти, а иногда и невозможно в результате значительной толщины кости. Для трепанации кортикальной пластинки можно использовать долото и молоток или (лучше) бормашину.
При внутриальвеолярных опухолях материал для гистологического исследования можно взять из лунки удаленного или выпавшего зуба, применяя кюретажную ложку. Если опухолевые разрастания расположены вокруг зубов, можно скальпелем иссечь участок опухоли с частью интактной ткани, а так как ушить рану в этом случае нельзя, то ее поверхность подвергают диа-термокоагуляции.
Радионуклидный метод диагностики злокачественных опухолей нижней челюсти имеет диагностическое значение лишь в совокупности с другими методами диагностики. Применяются те же изотопы, что и при опухолях верхней челюсти.
Дифференциальная диагностика злокачественных опухолей нижней челюсти
Следует проводить с уже упоминавшимися пульпитом, периодонтитом, пародонтитом, а также одонтогенным хроническим остеомиелитом, эпулидами, остеобластокластомой, амелобластомой, фиброзной остеодисплазией, эозинофильной гранулемой, туберкулезом, первичным актиномикозом кости, одонтогенными кистами челюсти. Следует дифференцировать от рака и саркомы.
Лечение Злокачественных опухолей нижней челюсти:
Перед лечением злокачественных опухолей нижней челюсти необходимо провести санацию полости рта. Если больному предстоит облучение, то металлические протезы должны быть сняты, а лучше изолированы пластмассовой каппой.
Выбор метода лечения зависит от вида, локализации, распространенности опухоли, возраста и общего состояния больного.
Рак нижней челюсти лечат в основном комбинированным методом, который показан и при саркомах Юинга, ретикулосаркоме и гемангиоэндотелиоме. Но следует иметь в виду, что при саркоме Юинга даже после комбинированного лечения прогноз плохой. Лечение остеогенных и хондросарком, являющихся радиорезистентными, хирургическое.
При комбинированной схеме лечения злокачественных опухолей нижней челюсти вначале проводят предоперационный курс дистанционной гамма-терапии. Сеансы ежедневные, количество полей облучения зависит от размеров очага поражения и наличия регионарных метастазов. Суммарная очаговая доза на курс - 40-50 Гр (4000-5000 рад).
Хирургический этап выполняется спустя 3 недели после завершения лучевой терапии. За это время проходят лучевые реакции на коже и слизистой оболочке полости рта.
До операции следует с учетом клинических, рентгенологических и морфологических данных продумать ее объем, способ фиксации остающегося фрагмента челюсти, возможность выполнения первичной костной пластики дефекта челюсти. Необходимо учесть также наличие или отсутствие регионарных метастазов. Надо помнить, что первейшей задачей хирурга является радикальное удаление новообразования. Поэтому, если одномоментная пластика без ущерба для радикальности операции невозможна, ее следует отложить. Пачес А.И. вообще считает, что костная пластика дефекта после резекции нижней челюсти по поводу злокачественной опухоли должна выполняться не раньше, чем через 2 года после лечения при отсутствии рецидива и метастазов.
Операции по поводу злокачественных опухолей нижней челюсти (резекции) могут быть нескольких разновидностей:
- резекции с нарушением непрерывности нижней челюсти (сегментарные);
- резекции без нарушения непрерывности нижней челюсти (сегментарные);
- сегментарная резекция нижней челюсти с экзартикуляцией;
- половинная резекция нижней челюсти с экзартикуляцией;
- резекция нижней челюсти (один из вариантов) с мягкими j тканями.
При выборе типа оперативного вмешательства следует помнить о возможности прорастания злокачественной опухоли в окружающие органы и ткани: дно полости рта, язык, небные дужки и миндалины, нижнюю губу, кожу подбородка, подчелюстную слюнную, околоушную слюнную железы. В этом случае объем операции необходимо расширять за счет включения блок удаляемых тканей, пораженных опухолью органов. Кроме того, первичные злокачественные опухоли нижней челюсти способны распространяться вдоль сосудисто-нервного пучка в нижнечелюстном канале. Опыт показывает, что даже при поверхностном поражении альвеолярного отростка или нижнего края нижней челюсти (при распространении регионарного метастаза на кость) не стоит выполнять резекцию с сохранением непрерывности органа, т.к. это чревато рецидивом.
При вовлечении в опухолевый процесс сосудисто-нервного пучка показана резекция с экзартикуляцией.
При локализации опухоли в области подбородка резекция выполняется от угла до угла челюсти.
При локализации опухоли в области тела резекцию выполняют от середины подбородка до нижнечелюстного отверстия.
При поражении угла нижней челюсти показана половинная резекция с экзартикуляцией.
По мнению Кабакова Б.Д. с соавт., 1978, резекция нижней челюсти с сохранением непрерывности очень спорна и может быть показана при вторичном раке, когда поражена слизистая оболочка и имеются лишь начальные поражения кости. Нужно помнить, что стремление одновременно сохранить функцию и внешний вид больных с любой локализацией злокачественной опухоли чревато ее рецидивом.
Резекция нижней челюсти выполняется под эндотрахеаль-ным наркозом. Технически проще выполняется резекция челюсти без экзартикуляции.
Техника половинной резекции нижней челюсти
Больной лежит на операционном столе с головой, повернутой в сторону, противоположную пораженной. Проводят разрез кожи и подкожной клетчатки от середины подбородка до сосцевидного отростка на 1,5-2,0 см ниже уровня нижнего края нижней челюсти. Для лучшего обзора можно дополнительно сделать срединный разрез нижней губы. Затем рассекают слизистую оболочку преддверия полости рта до ветви, отступя от опухолевого инфильтрата на 2 см. Скальпелем и ножницами отсепаровывают щечный лоскут в пределах разреза. Делают разрез слизистой оболочки вдоль альвеолярного отростка с язычной стороны от уздечки языка (в месте прикрепления к нижней челюсти) до угла. Мягкие ткани осторожно, чтобы не повредить опухоль, отсепаровывают. Центральный резец на пораженной стороне удаляют. На уровне лунки этого зуба проводят пилу Джиг-ли и, защищая мягкие ткани крючками Фарабефа, распиливают нижнюю челюсть во фронтальном отделе. Ассистент крючком смещает челюсть вниз.
Следующий этап операции - отделение мягких тканей в области ветви челюсти. Для этого жевательную и внутреннюю крыловидную мышцы отсекают от челюсти, пересекают между двумя лигатурами сосудисто-нервный пучок выше нижнечелюстного отверстия. Пилой Джигли выполняют остеотомию ветви. Производя остеотомию нижней челюсти, врач должен руководствоваться рентгенограммой и отступать от границ поражения, видимых на снимке, на 3-4 см.
Удаленную опухоль следует отправить на гистологическое исследование. Рану тщательно осматривают, промывают антисептиками и после гемостаза ушивают в несколько рядов кетгутом и лесой.
На этом этапе важно учесть надежное разобщение раны с полостью рта, иначе рана может инфицироваться содержимым полости рта, что приводит к несостоятельности швов и образованию большого дефекта. Для профилактики прорезывания швов во рту сразу после остеотомии нижней челюсти ее культи необходимо сгладить фрезой, а во время ушивания тщательно укрыть мягкими тканями.
Резекция нижней челюсти с экзартикуляцией
Все этапы операции выполняются, как описано выше. После низведения нижней челюсти и отсечения сосудисто-нервного пучка отсекают от венечного отростка сухожилие височной мышцы, наружной крыловидной мышцы в области мыщелко-вого отростка. После этого приступают к осторожным вывихивающим движениям, избегая перелома челюсти и повреждения опухоли, т. к. это ведет к загрязнению раны опухолевыми клетками. Ушивание раны начинают со слизистой оболочки полости рта.
Если показана операция на регионарном лимфатическом аппарате, то сначала выполняют лимфаденэктомию, а на заключительном этапе в блок удаляемых тканей включают нижнюю челюсть. Это гарантирует абластичность вмешательства.
Очень важно в послеоперационном периоде удержать фрагменты челюсти в правильном положении. Для этого используют шины Тигерштедта, Вебера с одной или двумя наклонными плоскостями, реже - шины Ванкевич или Степанова, аппарат Рудько.
При резекции фронтального фрагмента нижней челюсти с тканями дна полости рта нередко операция начинается с наложения трахеостомы. При включении в блок удаляемых тканей части языка показано зондовое питание
Реабилитация больных
Восстановление анатомической целостности нижней челюсти, а тем самым функции и внешнего вида - сложный и спорный вопрос. Пластика костного дефекта - сложная операция, которая у онкологического больного, ослабленного предшествующим лечением, может закончиться неудачей, т. к. регенераторные способности тканей резко снижаются. При злокачественных опухолях даже после радикально проведённого лечения возможны рецидивы.
Некоторые хирурги прибегают к первичной костной пластике только после резекции небольших опухолей, не выходящих за пределы кости, ибо в противном случае невозможно создать хорошее воспринимающее ложе для трансплантата.
В качестве удерживающих отломки челюсти в правильном положении имплантатов рекомендуются различные конструкции, приближающиеся к форме отсутствующего участка челюсти. При этом применяют индифферентные для тканей организма материалы: пластмассу, нержавеющую сталь, тантал, Виталий. Следует учитывать, что эти приспособления не всегда обеспечивают жесткую фиксацию фрагментов челюсти, могут прорезываться через мягкие ткани. Тогда их необходимо удалить и заменить шиной.
Вторичная пластика дефекта после резекции нижней челюсти, по рекомендации Пачеса А.И., должна выполняться не ранее, чем через 2 года при отсутствии рецидива и метастазов. Ее осуществляют как с помощью консервированного трансплантата (что предпочтительнее, т. к. исключает операцию по забору аутотрансплантата у ослабленного больного), так и у аутотрансплантата.
Планируя восстановительные операции у этой группы больных, врач должен тщательно продумать способ фиксации нижней челюсти.
Прогноз при злокачественной опухоли нижней челюсти
Результаты лечения злокачественных опухолей нижней челюсти неудовлетворительны. 5-летнее излечение после комбинированного и изолированного хирургического лечения наблюдается лишь у 20-30% больных. Результаты, полученные после удаления сарком, еще хуже, и 5-летнее излечение имеет место менее, чем у 20% больных.
Рецидивы злокачественных опухолей нижней челюсти возникают обычно в первые 1 - 2 года после лечения. К химиотерапии опухоли этой локализации нечувствительны. Основной причиной высокой летальности больных с данной локализацией опухоли является поздняя диагностика и несвоевременное начало лечения.
В случае же излечения больных трудоспособность их, как правило, снижается, но некоторые пациенты получают возможность вернуться к прежней профессии. Такие больные уже через несколько месяцев после выписки из стационара сами ставят вопрос о пластике.
К каким докторам следует обращаться если у Вас Злокачественные опухоли нижней челюсти:
- Онколог
- Челюстно-лицевой хирург
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Злокачественных опухолей нижней челюсти, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом . Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны . Посмотрите детальнее о всех услугах клиники на ее .
(+38 044) 206-20-00
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни . Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача , чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации , возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой . Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе . Также зарегистрируйтесь на медицинском портале Euro lab , чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни зубов и полости рта:
| Абразивный преканцерозный хейлит Манганотти |
| Абсцесс в области лица |
| Аденофлегмона |
| Адентия частичная или полная |
| Актинический и метеорологический хейлиты |
| Актиномикоз челюстно-лицевой области |
| Аллергические заболевания полости рта |
| Аллергические стоматиты |
| Альвеолит |
| Анафилактический шок |
| Ангионевротический отек Квинке |
| Аномалии развития, прорезывания зубов, изменение их цвета |
| Аномалии размеров и формы зубов (макродентия и микродентия) |
| Артроз височно-нижнечелюстного сустава |
| Атопический хейлит |
| Болезнь Бехчета полости рта |
| Болезнь Боуэна |
| Бородавчатый предрак |
| ВИЧ-инфекция в полости рта |
| Влияние острых распираторных вирусных инфекций на полость рта |
| Воспаление пульпы зуба |
| Воспалительный инфильтрат |
| Вывихи нижней челюсти |
| Гальваноз |
| Гематогенный остеомиелит |
| Герпетиформный дерматит Дюринга |
| Герпетическая ангина |
| Гингивит |
| Гинеродонтия (Скученность. Персистентные молочные зубы) |
| Гиперестезия зубов |
| Гиперпластический остеомиелит |
| Гиповитаминозы полости рта |
| Гипоплазия |
| Гландулярный хейлит |
| Глубокое резцовое перекрытие, глубокий прикус, глубокий травмирующий прикус |
| Десквамативный глоссит |
| Дефекты верхней челюсти и неба |
| Дефекты и деформации губ и подбородочного отдела |
| Дефекты лица |
| Дефекты нижней челюсти |
| Диастема |
| Дистальный прикус (верхняя макрогнатия, прогнатия) |
| Заболевание пародонта |
| Заболевания твердых тканей зубов |
| Злокачественные опухоли вехней челюсти |
| Злокачественные опухоли слизистой оболочки и органов полости рта |
| Зубной налет |
| Зубные отложения |
| Изменения слизистой оболочки рта при диффузных болезнях соединительной ткани |
| Изменения слизистой оболочки рта при заболеваниях желудочнокишечного тракта |
| Изменения слизистой оболочки рта при заболеваниях кроветворной системы |
| Изменения слизистой оболочки рта при заболеваниях нервной системы |
| Изменения слизистой оболочки рта при сердечно-сосудистых заболеваниях |
| Изменения слизистой оболочки рта при эндокринных заболеваниях |
| Калькулезный сиалоаденит (слюннокаменная болезнь) |
| Кандидоз |
| Кандидоз полости рта |
| Кариес зубов |
| Кератоакантома губы и слизистой рта |
| Кислотный некроз зубов |
Тот врач, который хотя бы один раз в своей практике встретился с больным, у которого он диагностировал новообразование нижней челюсти, неминуемо задумается над тем, сколько неясного в диагностике и особенно в лечении опухолей этой локализации. Ведь в нижней челюсти могут встречаться доброкачественные и злокачественные опухоли, причем соединительнотканного и эпителиального происхождения: фиброма, хондрома, остеома, гигантоклеточная опухоль, адамантинома, смешанная опухоль, рак, саркома и др.
Статистические сведения о них крайне бедны и обычно объединяются со сведениями об опухолях верхней челюсти. По данным многих авторов, среди доброкачественных неодонтогенных опухолей челюстно-лицевой области наиболее часто встречаются остеобластокластомы (20,7%). Среди группы доброкачественных одонтогенных новообразований чаще всего наблюдаются эпулиды (примерно 60%). Реже встречаются адамантиномы (1,5-2%) и одонтомы.
В практике онкологической клиники обычно первичные опухоли нижней челюсти встречаются редко, чаще наблюдаются вторичные новообразования. В наш институт с первичными опухолями нижней челюсти за 17 лет обратилось 59 больных. Прорастание злокачественных опухолей окружающих тканей (рак губ, языка, дна полости рта, слюнных желез и т. д.) в нижнюю челюсть и метастазы в нее рака других органов наблюдались у 210 больных. Эти наблюдения и легли в основу содержания настоящей статьи.
Фиброма, хондрома, остеома, остеоид-остеома, миксома, гемангиома и другие доброкачественные опухоли нижней челюсти встречаются редко. Гистологическое строение их такое же, как при локализации в трубчатых и плоских костях. Принципы лечения мало отличаются от описанных при адамантиноме .
В нижней челюсти очень редко встречаются твердые одонтомы, состоящие из тканей одного или нескольких зубов и располагающиеся внутри кости. Одонтома в переводе с греческого языка означает «опухоль, состоящая из зубов». Крайне редко встречаются цементомы - новообразования из цементной ткани.
Отдельно нужно сказать о часто встречающихся в нижней челюсти гигантоклеточных опухолях, которые бывают центральными (внутрикостными) и периферическими (гигантоклеточный эпулис). Природа их точно не установлена. Одни авторы считают их опухолевым процессом, другие - регенерационно-воспалительным процессом или проявлением локализованной фиброзной остеодистрофии.
Центральные гигантоклеточные опухоли наблюдаются чаще у женщин, развиваются преимущественно в горизонтальной ветви нижней челюсти, чаще слева, 60% больных приходится на возраст от 10 до 30 лет. Рентгенологически определяются деструктивные изменения кости с крупноячеистым рисунком. Различаются ячеистые, кистозные и литические формы гигантоклеточных опухолей, отличающиеся быстротой роста и характером разрушения кости. Наиболее быстрый рост наблюдается при литической форме.
Лечение внутрикостной гигантоклеточной опухоли должно осуществляться оперативным путем с учетом размеров и формы новообразования. При ячеистых и кистозных формах следует удалять опухоль и выскабливать граничащие с ней поверхности кости. При больших поражениях иногда показана резекция кости. Наиболее эффективной операцией при литической форме является резекция пораженных участков кости. При противопоказаниях к хирургическому лечению следует провести лучевую терапию, с помощью которой иногда достигается излечение.
Гигантоклеточный эпулис (наддесник) наблюдается чаще у людей 30-40 лет и тоже чаще у женщин. Развитию эпулиса часто предшествуют длительные раздражения острыми краями зубов, коронок и протезов. Сверху эпулис покрыт слизистой оболочкой. Консистенция его плотная или мягкая. Иногда опухоль достигает больших размеров. По гистологическому строению следует различать фиброзный, ангиоматозный и гигантоклеточный эпулис. Располагается эта опухоль на десне и представляет собой безболезненные округлые образования бурого цвета, часто с участками изъязвления. Нередко гигантоклеточные эпулисы кровоточат. Темп развития их бывает различный. Случаев превращения эпулиса в саркому не описано, инфильтрирующего роста не наблюдается. В связи с тем, что эпулис развивается из периодонта или окружающей кости (стенки альвеолы или альвеолярного отростка), лечение должно заключаться в резекции альвеолярного отростка вместе с одним или двумя зубами. В образовавшийся дефект вводят йодоформный тампон, укрепляемый пластиной или назубной проволочной шиной. С успехом может быть использована электрокоагуляция шаровидным наконечником диатермического аппарата. При этом нужно во время электрокоагуляции производить охлаждение окружающих эпулис тканей холодным физиологическим раствором.
Некоторые вопросы пластики нижней челюсти. При хирургическом лечении доброкачественных новообразований нижней челюсти нередко приходится осуществлять резекцию ее или половинное вычленение (реже экзартикуляцию). В результате образуется костный дефект и возникает новая проблема: чем и как его восполнить. Исследования в этом направлении продолжаются, предложено много методов. Приступать к лечению больного с опухолью нижней челюсти может только тот хирург, который владеет основными приемами пластической хирургии. Поэтому в общем плане лечения такого больного должны быть тщательно продуманы показания и противопоказания к тому или иному методу пластики нижней челюсти, техника ее осуществления. Это особенно важно подчеркнуть, так как надежным способом костной пластики нижней челюсти мы пока не располагаем.
Среди предложенных методов пластики нижней челюсти можно назвать: 1) аутотрансплантацию, 2) гомотрансплантацию, 3) гетеротрансплантацию и 4) аллопластику. Большинство хирургов считают, что дефекты нижней челюсти лучше всего замещать собственной костью, взятой из ребра или гребня подвздошной кости. Мы придерживаемся того же мнения, однако считаем целесообразным изучать и другие методы пластики. Указанная операция продолжается дольше и при ней возможны осложнения в связи с вмешательством на ребре или подвздошной кости - это отрицательные моменты. Когда аутоостеопластику по тем или иным показаниям приходится осуществлять спустя много времени после резекции нижней челюсти, получить хорошие анатомические, функциональные и косметические результаты обычно не удается.
В настоящее время почти все хирурги считают, что после резекции нижней челюсти по поводу доброкачественной опухоли образовавшийся дефект следует восстановить одномоментно. Это хорошо показано в докторских диссертациях П. В. Наумова и Н. А. Плотникова, хотя впервые первичные костные пластики нижней челюсти произведены в нашей стране Н. И. Бутиковой в 1951 г. и П. В. Наумовым в 1952 г. Опыт показывает, что успех первичной ауктопластики нижней челюсти зависит от многих факторов. Главные из них следующие: взятие и формирование костного трансплантата, резекция нижней челюсти в пределах здоровых тканей, подготовка ложа и замещение костного дефекта подготовленным костным трансплантатом, иммобилизация нижней челюсти и правильный послеоперационный уход. При удалении доброкачественной опухоли резекцию нижней челюсти нужно стремиться делать без иссечения окружающих тканей, лучше поднадкостнично, иссекая надкостницу только при вовлечении ее в процесс. Если образовалось сообщение между полостью рта и костной раной, следует сразу же разобщить их наложением швов на слизистую оболочку и обработать костную рану антибиотиками. Костный трансплантат тщательно фиксируется современными костными швами и закрывается мягкими тканями. Для иммобилизации нижней челюсти вполне достаточны внутриротовые шины.
В понятие правильного послеоперационного ухода входит тщательный туалет полости рта и своевременное удаление фиксирующих аппаратов. Если со стороны полости рта обнажается участок костного трансплантата, последний следует прикрыть тампоном и так вести до образования грануляционной ткани. При нагноении раны торопиться с удалением трансплантата не нужно - необходимо усилить противовоспалительное лечение. По истечении 5 недель можно разрешить производить легкие жевательные движения. До 5 недель этого не следует делать, тем более прекращать фиксацию концов нижней челюсти, так как в это время кровеносные сосуды не окрепли, костный трансплантат хрупкий. Судить о регенерации и образовании костных мозолей, а также снимать фиксирующие устройства следует под контролем рентгенологического исследования. Наименьший срок фиксации нижней челюсти 2-3 месяца.
Осуществление одномоментно резекции челюсти и ее аутоостеопластики у ослабленного больного значительно увеличивает риск операции. Представляет интерес предложение Ю. И. Вернадского и написанное им с соавторами методическое письмо о способе субпериостальной резекции с одномоментной реплантацией пораженной части челюсти. Резецированная часть челюсти подвергается кипячению в физиологическом растворе в течение 30 минут. После кипячения и моделирования костного реплантата его ставят на прежнее место и закрепляют полиамидной нитью. Затем осуществляют межчелюстную фиксацию на 2-3 месяца. Авторы обращают внимание на особенности подготовки к операции, техники операции, послеоперационного лечения и ухода, а также на возможные осложнения и их профилактику. Ю. И. Вернадским оперировано 9 больных в возрасте от 13 до 34 лет (5 мужчин и 4 женщины) по поводу адамантиномы (7), рецидивирующей остеобластокластомы и фиброзной дисплазии. Отмечаются хорошие непосредственные и отдаленные результаты лечения.
Описанный метод аутотрансплантации подвергается экспериментальному и клиническому изучению в клинике челюстно-лицевой хирургии в Омске (М. Г. Антропова), где по поводу доброкачественных опухолей нижней челюсти оперировано 5 больных в возрасте 18-35 лет. Послеоперационный период в основном протекал гладко, отдаленные результаты исчисляются небольшими сроками - от полугода до полутора лет. Исследования продолжаются. В настоящее время можно сказать только одно: субпериостальная резекция с одномоментной реплантацией проваренной пораженной части нижней челюсти показана при весьма небольших доброкачественных новообразованиях (адамантинома, остеобластокластома).
